در دنیای پزشکی، بیماریهایی وجود دارند که ظاهر آنها ساده به نظر میرسد، اما در واقع لایههای پیچیدهتری در درون خود دارند. پسوریازیس یکی از این بیماریهاست؛ اختلالی مزمن، خودایمنی و التهابی که پوست و گاه مفاصل را درگیر میکند. این بیماری نهتنها نشانههایی جسمی دارد، بلکه بهشدت بر روان، عزتنفس و کیفیت زندگی فرد نیز تأثیرگذار است. شناخت بیشتر این بیماری میتواند به درک بهتر بیماران و بهبود حمایتهای اجتماعی منجر شود.
تعریف بیماری پسوریازیس
پسوریازیس نوعی بیماری پوستی است که در آن روند تولید سلولهای پوست بهشدت تسریع میشود؛ به طوریکه سلولهای جدید قبل از آنکه سلولهای قبلی فرصت جدا شدن داشته باشند، به سطح پوست میرسند و باعث تجمع، ضخامت، قرمزی و پوستهریزی میشوند. این بیماری واگیردار نیست، اما مزمن و گاه بسیار آزاردهنده است.
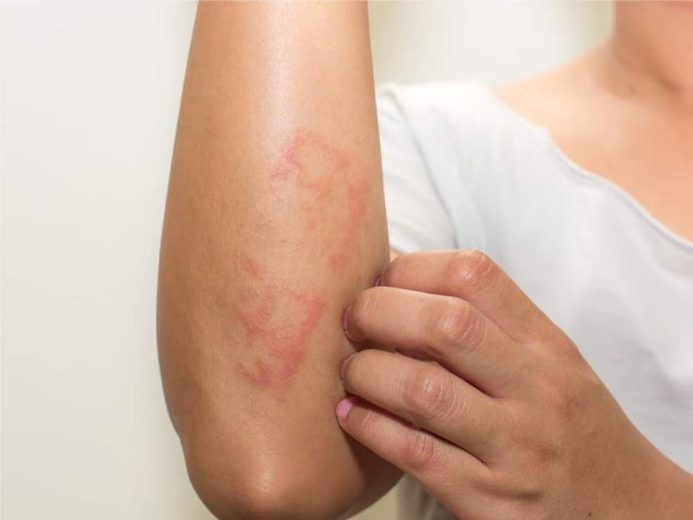
شیوع و آمار جهانی
بر اساس آمار سازمان بهداشت جهانی، حدود ۲ تا ۳ درصد از جمعیت جهان به پسوریازیس مبتلا هستند. این بیماری در همهی نژادها و هر دو جنس دیده میشود، اما در برخی مناطق جغرافیایی و در میان افرادی که سابقهی خانوادگی دارند، شایعتر است. شدت بیماری میتواند از یک لکهی کوچک در ناحیهای محدود تا درگیری گستردهی بدن متفاوت باشد.
علائم و نشانهها
علائم رایج پسوریازیس شامل موارد زیر است:
- لکههای قرمز رنگ با پوستههای ضخیم و نقرهای
- ترکخوردگی و خشکی شدید پوست
- خارش یا سوزش
- درد مفاصل و احساس خشکی (مخصوصاً صبحها)
- تغییر در ظاهر ناخنها مانند فرورفتگی، ضخیم شدن یا جدا شدن از بستر ناخن .
در موارد شدیدتر، این علائم میتوانند عملکرد روزانهی فرد را مختل کرده و حتی باعث ناتوانی شغلی یا اجتماعی شوند.
علتها و عوامل تشدیدکننده
پسوریازیس از جمله بیماریهایی است که علت دقیق آن مشخص نیست، اما نقش پررنگ سیستم ایمنی بدن در آن به اثبات رسیده است. بهطور کلی، عواملی که میتوانند باعث آغاز یا تشدید بیماری شوند عبارتند از:
ژنتیک: داشتن یکی از اعضای خانوادهی درجه اول مبتلا، احتمال ابتلا را افزایش میدهد.
استرس: عامل مهمی در شروع یا عود بیماری است.
عفونتها: بهخصوص عفونتهای ویروسی یا گلودردهای باکتریایی
داروها: برخی داروها مانند لیتیوم، داروهای ضد فشار خون و ضد مالاریا
آب و هوا: هوای سرد و خشک علائم را بدتر میکند، در حالی که نور خورشید (در حد مناسب) معمولاً مفید است.
سیگار و الکل: دو عامل مهم در شدت گرفتن بیماری و مقاومت به درمان
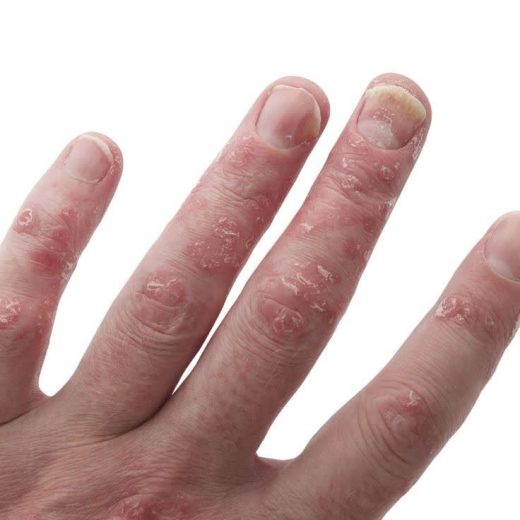
انواع پسوریازیس
پسوریازیس به انواع مختلفی تقسیم میشود:
پلاکی (Plaque Psoriasis): شایعترین نوع؛ با پلاکهای برجسته و ضخیم، اغلب در نواحی زانو، آرنج، کف سر.
قطرهای (Guttate Psoriasis): با لکههای کوچک قطرهای شکل، معمولاً در نوجوانان و پس از عفونتهای تنفسی.
معکوس (Inverse Psoriasis): در نواحی چیندار بدن، بدون پوسته ولی با التهاب شدید.
پوسچولار (Pustular Psoriasis): شامل تاولهای پر از چرک، معمولاً در دست و پا.
اریترودرمیک (Erythrodermic Psoriasis): نوع نادر ولی خطرناک که باعث قرمزی و پوستهریزی شدید در سراسر بدن میشود.
مفصلی (Psoriatic Arthritis): در برخی بیماران، مفاصل نیز درگیر شده و باعث درد، تورم و سفتی مفاصل میشود.
روشهای تشخیص
تشخیص پسوریازیس معمولاً از طریق معاینهی بالینی پوست و بررسی سابقهی خانوادگی انجام میشود. در برخی موارد پزشک ممکن است بیوپسی پوست (نمونهبرداری) انجام دهد . در صورت درگیری مفاصل، تصویربرداری با اشعه ایکس یا MRI و آزمایش خون جهت رد بیماریهای دیگر مثل آرتریت روماتوئید انجام میشود.
درمانها و مدیریت بیماری
درمان پسوریازیس به نوع، شدت و واکنش بدن بیمار بستگی دارد. اهداف درمان شامل کنترل علائم، کاهش التهاب و پیشگیری از عوارض است. درمانها عبارتند از:
درمانهای موضعی: کرمها و پمادهای کورتونی آنالوگهای ویتامین D قطران زغال سنگ و سالیسیلیک اسید مرطوبکنندهها برای کاهش خشکی پوست
نوردرمانی (فتوتراپی): نور UVB یا PUVA، معمولاً تحت نظر پزشک در کلینیک انجام میشود.
درمانهای خوراکی یا تزریقی (سیستمیک): متوترکسات، سیکلوسپورین، رتینوئیدها داروهای بیولوژیک جدید (مانند Etanercept، Adalimumab) که مستقیماً به مولکولهای التهابی هدفگیری میکنند و اثربخشی بالایی دارند.
روشهای مکمل: رژیم غذایی ضدالتهاب تکنیکهای کاهش استرس مانند مدیتیشن و یوگا استفاده از مکملهایی مانند امگا ۳ (با نظر پزشک)

تأثیرات روانی، اجتماعی و کیفیت زندگی
پسوریازیس میتواند تأثیرات روانی عمیقی بر فرد داشته باشد. بسیاری از بیماران به دلیل ظاهر پوست خود از فعالیتهای اجتماعی فاصله میگیرند، احساس شرمندگی یا اضطراب میکنند و حتی دچار افسردگی میشوند. درک عمومی از این بیماری پایین است و بسیاری هنوز تصور میکنند که پسوریازیس واگیردار است. آموزش عمومی، حمایت روانشناسی، گروههای حمایتی و همدلی اطرافیان میتواند تأثیر بسزایی در کاهش فشار روحی بیماران داشته باشد.
پسوریازیس تنها یک بیماری پوستی نیست، بلکه یک بیماری سیستمیک و پیچیده است که جنبههای جسمی، روانی و اجتماعی زندگی فرد را تحتتأثیر قرار میدهد. درمان موفقیتآمیز آن نیاز به مشارکت فعال بیمار، پزشک و جامعه دارد. افزایش آگاهی دربارهی این بیماری میتواند به شکستن تابوها، کاهش تبعیض و فراهم آوردن محیطی حمایتگر برای افراد مبتلا کمک کند.
لینک کوتاه : https://kbmd.ir/?p=5646

